地西他滨(INN:Decitabine),商品名达珂(Dacogen),是一种胞苷类似物,也是阿扎胞苷的一种脱氧类似物。与其类似物阿扎胞苷相似,地西他滨具有抑制DNA甲基化(低剂量)与DNA合成(高剂量)的效果。

地西他滨属于嘧啶类似物(5-氮杂-2'-脱氧胞嘧啶核苷),是5-氮杂胞嘧啶核苷的2-脱氧-D-核糖形式。地西他滨经胞内作用转化为三磷酸盐,三磷酸盐并入DNA链,抑制DNA甲基化,从而增加休眠基因(包括肿瘤抑制基因)的表达。体内和体外研究表明,地西他滨可诱导骨髓细胞分化,从而使部分骨髓发育不良的患者骨髓发育正常化。
地西他滨是一种胞嘧啶类似物,作为抗肿瘤药物,治疗骨髓增生异常综合征。接受地西他滨治疗的患者有小概率会出现血清酶暂时性升高,但尚未发现导致临床症状明显的黄疸型肝损伤的病例。
地西他滨(商品名: Dacogen)为50 mg的西林瓶剂,注射给药。成年人一般剂量为每平方米体表面积15至20 mg,静脉注射给药,数日一疗程,每4或6周重复一疗程。建议至少4个疗程。
常见副作用包括骨髓抑制、恶心、呕吐、腹泻、口腔炎、挫伤、腹痛、肌痛、头痛、头晕、疲劳、发热、皮疹和瘙痒。
初期临床研究使用高剂量地西他滨,16%患有潜在肝病或肝转移的患者出现血清酶升高,但无肝病患者未出现上诉改变。后期研究发现,5%至15%接受治疗的患者血清丙氨酸转氨酶含量升高,但均具有自限性且无临床症状明显的肝损伤。近期研究表明,7%至12%接受治疗的患者血清胆红素水平升高,但可迅速消退且并无临床或实验室证据证明可导致肝损伤。建议在治疗过程中仅对同时患有肝病的患者进行监测其血清酶水平。
地西他滨引致肝毒性的情况极少,且多数为患有潜在肝病的患者。综上所述,肝损伤有可能是直接毒性反应,反应极小或为轻微反应(易感患者除外)。
肿瘤一词常常让人感到恐惧,但在面对生活和疾病时,我们需要积极应对。抗肿瘤药物是治疗肿瘤的重要手段,其中地西他滨是一种非常有效的药物。那么,地西他滨是如何发挥作用的呢?
地西他滨通过磷酸化的途径渗入DNA,抑制DNA甲基化转移酶,从而引起DNA低甲基化细胞凋亡,从而发挥抗肿瘤的效果。它能够诱导细胞低甲基化,进而恢复控制细胞分化基因的作用,使细胞恢复正常分化,减少肿瘤细胞的产生。与常规化疗药物不同,地西他滨通过去甲基化的效果,进一步激活抑癌基因,使其重新表达,从而充分发挥抗肿瘤的作用。此外,地西他滨还能够增强肿瘤细胞对T淋巴细胞的杀伤力,并诱导免疫激活分子的表达,促进白血病细胞肿瘤抗原的体现,进一步增强肿瘤免疫功能。
在临床上,地西他滨还可以用于治疗骨髓增生异常综合征,并且在老年白血病的治疗中取得了良好的疗效。然而,使用地西他滨时也会出现一些副作用,其中包括骨髓抑制作用,即感染、贫血和血小板减少等症状,因此应及时调整用量。
地西他滨是一种抗肿瘤药物,具有去甲基化和细胞毒性作用,可以诱导细胞死亡。临床上常用于治疗恶性血液病,如骨髓增生异常综合征(MDS)、急性髓系白血病、慢性粒单核细胞白血病。
地西他滨通过磷酸化后直接掺入DNA,抑制DNA甲基化转移酶,引起DNA低甲基化和细胞分化或死亡,发挥抗肿瘤作用。体外试验显示,地西他滨抑制DNA甲基化,不会明显影响DNA合成。
地西他滨适用于IPSS评分系统为中危-1、中危-2和高危的初治、复治骨髓增生异常综合征(MDS)患者,包括各种亚型。同时也适用于慢性粒-单核细胞白血病。
临床试验中常见的不良反应包括中性粒细胞减少、血小板减少、贫血、疲乏、发热、恶心、咳嗽、淤点、便秘、腹泻、高血糖和感染。
在使用药物时,了解药物的作用和疗效非常重要。必须清楚地掌握地西他滨的作用和具体疗效,并在医生的指导下使用,以确保安全和有效。那么地西他滨是如何发挥作用和产生疗效的呢?
地西他滨是一种特异性的DNA甲基化转移酶抑制剂。与常规化疗药物不同,地西他滨主要通过去甲基化作用来激活抑癌基因,从而达到抗肿瘤的效果。此外,地西他滨还能增强肿瘤细胞对T淋巴细胞的敏感度,并通过诱导免疫激活的分子促进白血病细胞肿瘤抗原的表达,从而提升机体对肿瘤的免疫机能。临床上,地西他滨广泛应用于不同类型的骨髓增生异常综合征治疗,并在老年白血病治疗中取得了显著的效果。
然而,需要注意的是,使用这种药物可能会导致一些副作用,如中性粒细胞减少、血小板减少、贫血、发热、恶心和咳嗽等症状。
总的来说,地西他滨在治疗疾病方面的作用和疗效是确切的,对于疾病的治疗有显著效果。
癌症患者常常担心化疗会带来疼痛和其他不适症状,尤其是脱发。然而,不同的化疗药物会引起不同的反应,有些副作用严重,而有些则相对轻微,这也与患者的体质有关。那么,地西他滨化疗是否会带来痛苦呢?
地西他滨是一种广泛应用于抗肿瘤治疗的化合药物,能够有效抑制恶性肿瘤的增长,对病情控制效果良好。然而,由于其成分中含有一定的激素,地西他滨会对人体造成一定的损伤。
使用地西他滨进行化疗后,可能会出现一系列不良反应,如身体机能下降、中性白细胞减少、贫血、呕吐、疲劳和发热等。部分患者还可能出现咳嗽、恶心、便秘、腹泻、高血糖和热性中性白细胞减少等症状。在大剂量应用时,还可能导致神经问题,如嗜睡、失语和偏瘫等。然而,通常在停药后,这些症状都能够恢复正常,不必过于担心。
综上所述,地西他滨化疗可能会带来一系列不良反应,但大多数情况下都能够恢复正常,因此患者无需过于担心,在治疗过程中应积极配合医生的建议。
在使用药物时,多数药品都可能引发一些不良反应。因此,在选择药物时,我们应尽量选择不良反应较轻微的药品。那么,地西他滨会引发哪些不良反应呢?
地西他滨是一种具有抗肿瘤活性的药物,尤其在高浓度时具有良好的细胞毒作用。在低浓度时,它还能够起到去甲基化的作用,通常用于增殖期细胞。此外,地西他滨在治疗高危mds方面也表现出色,在临床恶性血液病的治疗中起着重要作用。
尽管地西他滨的治疗效果不错,但副作用仍然无法完全避免。在选择该药物时,我们仍需关注其副作用。常见的副作用包括中性白细胞减少、血小板减少、贫血、呕吐、疲劳、发热、咳嗽、恶心、便秘和腹泻等症状。部分患者可能出现高血糖或热性中性白细胞减少问题。大剂量应用该药物可能导致神经毒性,患者可能出现嗜睡、失语或偏瘫等症状,但停药后通常能恢复正常。
综上所述,地西他滨总体来说没有太严重的不良反应,是一种相对安全的药物。然而,我们仍需注意其耐药性问题。
肿瘤疾病给人们的生命带来了威胁,不同种类的肿瘤疾病对我们的影响也不同。然而,无论是哪种肿瘤疾病,在发病后都需要及时治疗。据说地西他滨对治疗肿瘤疾病有良好的效果。那么,地西他滨到底是一种什么药物?它是否具有抗肿瘤的药理作用呢?下面我们来简单介绍一下。
地西他滨具有多种抗肿瘤活性,对于控制细胞的分化和增殖具有重要意义。此外,它还可以用于治疗血液系统恶性疾病,如急性髓细胞白血病和骨髓增生异常综合症等,对不同患者的严重程度可能会有所不同,因此用药剂量也会有所差异。一般建议按照体重使用,每千克体重使用2.5毫克的药物。
现在我们对于地西他滨是否具有抗肿瘤活性有了更好的了解。除了抗肿瘤效果外,地西他滨还具有一定的去甲基化等功效作用。因此,在使用时需要注意,不要盲目服用,否则可能会产生毒副作用或不良反应,如白细胞减少、血小板减少等症状。个别人群可能会出现贫血、恶心呕吐等症状。大剂量使用时,还可能导致神经问题,如失语、偏瘫等症状。
地西他滨是一种特殊的化疗药物,其与吉西他滨的相似性常常导致医生们混淆。然而,地西他滨主要用于骨髓增生异常综合征等血液疾病的治疗,而吉西他滨则主要用于非小细胞肺癌、胰腺癌和乳腺癌的治疗。
地西他滨的作用机制与其他化疗药物不同,更多地涉及分子生物学知识。它与DNA甲基化有关,通过与DNA甲基化转移酶共价结合,抑制其活性,从而实现去甲基化的目的。这种去甲基化的效果比其他药物更为显著,而且副作用较小。
地西他滨的应用领域目前还相对有限,主要用于骨髓增生异常综合征的治疗。然而,随着肿瘤免疫治疗的兴起,人们发现地西他滨可以增强PD-1的敏感性,克服PD-1耐药性,因此近年来地西他滨与免疫治疗的联合研究变得热门。未来,地西他滨在肿瘤治疗中的潜力仍然巨大。

地西他滨与DNA甲基化的关系
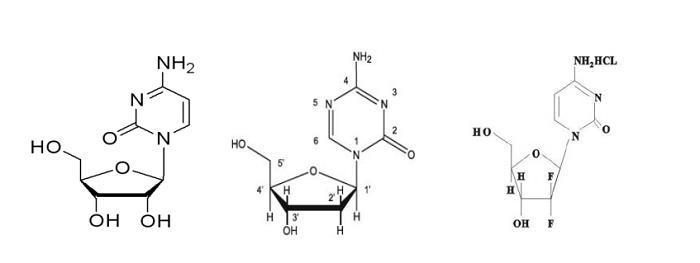
胞嘧啶核苷、地西他滨、吉西他滨的化学结构
地西他滨的化学结构与胞嘧啶非常相似,因此在去甲基化治疗中起到重要作用。它通过磷酸化后与DNA结合,并抑制甲基化转移酶的活性,从而实现去甲基化的目的。去甲基化不仅可以通过细胞毒性作用发挥抗肿瘤作用,还可以恢复沉默的抑癌基因的表达,进一步发挥抗肿瘤作用。
地西他滨的去甲基化效果比其他药物更为显著,而且副作用较小。研究表明,低剂量、高强度、多疗程的给药方法可以达到最佳的去甲基化效果,并降低骨髓抑制的发生。这种去甲基化的表观效应推动了肿瘤治疗的进展。
地西他滨和吉西他滨虽然在化学结构上相似,但其作用机制和应用领域有所不同。地西他滨通过与DNA甲基化转移酶结合,实现去甲基化的目的,主要用于骨髓增生异常综合征的治疗。而吉西他滨则主要用于非小细胞肺癌、胰腺癌和乳腺癌的治疗。随着肿瘤免疫治疗的发展,地西他滨与免疫治疗的联合研究也变得热门,未来地西他滨的发展潜力仍然巨大。
急性髓性白血病(Acute Myeloid Leukaemia,AML)是成人白血病中较为常见的一种,且发病率随着年龄的增长而增加。对标准强化化疗的耐药性是老年 AML 患者治疗的一个主要难题,这部分患者在诱导化疗后若没有进行造血干细胞移植,长期生存结果较差。在这种情况下,去甲基化药物提供了一种更温和、潜在更安全的 AML 治疗方案。
地西他滨是一种去甲基化药物,具有独特的甲基化转移酶抑制剂作用,增加沉默肿瘤抑制基因的表达,促进白血病细胞凋亡。地西他滨分别于2006年4月和5月由欧洲EMEA和美国FDA批准上市,用于治疗原发性和继发性骨髓增生异常综合征(MDS)。2012年9月欧盟委员会批准地西他滨用于治疗老年(年龄≥65岁)原发性或继发性AML。
德国弗莱堡大学医学中心血液学、肿瘤学和干细胞移植部门的 Michael Lübbert 医学博士在2022年EHA会议上表示,在老年 AML 患者中,10天的地西他滨为积极化疗提供了一种耐受性更好的替代方案 [1]。

该开放标签、多中心欧洲研究纳入了606例≥60岁(中位年龄68岁;57%为男性)适合常规3 + 7诱导化疗的新诊断 AML 患者。一半患者接受柔红霉素(60 mg/m2,持续3天)和阿糖胞苷(200 mg/m2,持续7天)强化化疗,随后最多再接受3个化疗周期。另一半接受地西他滨治疗,第1周期以 20 mg/m2 连续给药10天,后续周期根据缓解情况给药10天或5天。研究者鼓励所有疾病稳定或更好且配型成功在一个以上治疗周期后接受造血干细胞移植的患者。地西他滨组未接受造血干细胞移植者可继续接受该药物治疗。OS (Overall Survival,指患者从分组观察到死亡的时间)作为主要终点。研究人员还试图确定地西他滨是否可以诱导毒性降低。中位随访时间为4年。
地西他滨组和诱导化疗组 (52%) 接受造血干细胞移植的患者比例相似。在临床截止日期2021年06月30日时,423例患者死亡。
结果显示,地西他滨组和化疗组的 OS 相似(HR = 1.04;95%CI,0.86-1.26;中位数,15个月 vs. 18个月)。地西他滨与化疗的1年 OS 率分别为58%与59%,2年OS率分别为37%与40%,3年OS率分别为30%与33%,4年OS率分别为26%与30%。
不过,地西他滨组的毒性较少,其中最常见的毒性包括血液及淋巴系统疾病、感染、实验室检查结果变化和胃肠系统疾病。与化疗组相比,地西他滨组 HSCT 前≥3级发热性中性粒细胞减少 (37% vs. 57%)、血小板下降 (24% vs. 32%)、口腔黏膜炎 (2% vs. 10%) 和腹泻 (1% vs. 8%) 的发生率更低,但中性粒细胞下降的发生率更高 (19% vs. 13%)。地西他滨组30天死亡率较低 (3.6% vs. 6.4%),HSCT后5级治疗相关不良事件发生率略高 (25% vs. 22%)。
此外,地西他滨组患者的住院率更少,住院率平均降低了20%。
[1] Lübbert, M. et al. Abstract S125. Presented at: European Hematology Association 2022 Hybrid Congress; June 9-12, 2022; Vienna.